Методы физической реабилитации на органах брюшной полости
Міністерство освіти та науки України
Вищий навчальний заклад
“Відкритий міжнародний університет
розвитку людини “Україна”
Горлівська філія
Завідувач кафедрою: доц. Томашевський М.І.
Курсова робота з фізичної реабілітації за темою:
Методи фізичної реабілітації на органах черевної порожнини. Клінічна характеристика основних захворювань, які потребують хірургічних втручань. Суть оперативних втручань. Механізми дії ЛФК. Методи і форми ЛФК в різні періоди відновного лікування
Розробила:
студентка 4 курсу групи ФР-02
Горлівська філія ВНЗ ВМУРоЛ “Україна”
факультет “Фізична реабілітація”
Афанасьєва Наталія Юріївна
___ _______________ 2006 року
Науковий керівник: доц. Томашевський М.І.
__ __________________ 2006 року
2006
СОДЕРЖАНИЕ
ВВЕДЕНИЕ. 3
1. ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВАХ НА ОРГАНАХ БРЮШНОЙ ПОЛОСТИ.. 5
1.1. Основные заболевания органов брюшной полости, требующие хирургических вмешательств. 5
1.2. Показания и противопоказания к занятиям лечебной физкультурой в послеоперационном периоде после операций на органах брюшной полости. 13
1.3. Лечебная физическая культура в послеоперационном периоде при хирургическом лечении органов брюшной полости. 15
1.3.1. Комплекс упражнений лечебной гимнастики на 2-3-й день после операции на органах пищеварения. 16
1.3.2. Комплекс упражнений в диафрагмальном дыхании для мышц брюшного пресса на 4-5-й день после операции на органах пищеварения (рис.3) 19
1.4. Особенности методики лечебной физкультуры в послеоперационном периоде в зависимости от характера заболевания. 24
1.5. Массаж и физиотерапия после лапаротомии. 27
1.6. Лапаротомия – вскрытие брюшной полости. 29
1.6.1 Основные правила проведения лапаротомии. 29
1.6.2 Операция по методу Bassini 31
2. МАТЕРИАЛЫ ИССЛЕДОВАНИЯ.. 42
2.1. Статистические данные больных, проходившие курс лечения в хирургическом отделении больницы № 2 г. Горловки. 42
2.2. Анализ и статистическая обработка результатов исследования. 59
ВЫВОДЫ.. 64
ПРИЛОЖЕНИЯ.. 65
СПИСОК ЛИТЕРАТУРЫ.. 66
ВВЕДЕНИЕ
В последнее время во всем мире отмечается неуклонный рост болезней органов пищеварения в связи с урбанизацией жизни, гипокинезией, а также такими отрицательными социально обусловленными явлениями, как неадекватное, несбалансированное питание, алкоголизм, курение, наркомания и др. Болезни органов брюшной полости - одна из частых причин потери трудоспособности и развития инвалидности. По данным литературы, у каждого седьмого больного причиной утраты работоспособности является патология органов пищеварения. Чаще всего наблюдаются язвенная болезнь, энтероколиты, холециститы и гепатиты, которые нередко ведут к серьезным осложнениям, требующим хирургического вмешательства и соответствующих реабилитационных мероприятий. Все это определяет актуальность и социальную значимость проблемы.
Несмотря на все возрастающее количество различных методов консервативного и хирургического лечения заболеваний органов пищеварения, конечные результаты не всегда достигают поставленной цели. Это, скорей всего, обусловлено недооценкой или неадекватным применением средств и методов физической терапии с учетом этиопатогенеза, характера заболевания и наличия осложнений.
Предлагаемая работа включает в себя обобщённые данные различных медицинских источников. В достаточном объёме отражены вопросы дифференцированного применения разных форм ЛФК, массажа, физиотерапевтических методов лечения на различных этапах хирургического лечения заболеваний органов брюшной полости.
Опираясь на собственные данные, полученные в городской больнице мы попытались ответить на несколько вопросов, касающихся здоровья больных после хирургических вмешательствах на органах брюшной полости.
Все данные и результаты настоящей работы получены путём тщательного анализа литературных источников, практической деятельности лечебных учреждений, а также анализа собственных результатов исследований.
1. ФИЗИЧЕСКАЯ РЕАБИЛИТАЦИЯ ПРИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВАХ НА ОРГАНАХ БРЮШНОЙ ПОЛОСТИ
1.1. Основные заболевания органов брюшной полости, требующие хирургических вмешательств
К оперативным вмешательствам на органах брюшной полости прибегают тогда, когда консервативный метод лечения не даёт необходимых результатов. Хирургические вмешательства на органах брюшной полости применяются при ранениях, повреждениях и заболеваниях кишечника, желудка, печени, поджелудочной железы, селезенки, дефектах брюшной стенки.
До 50% всех хирургических вмешательств в отделениях абдоминальной хирургии являются операции, выполняемые по поводу острого аппендицита (ОА) - острого воспалительного заболевания червеобразного отростка слепой кишки. По степени патоморфологических изменений в отростке различают: катаральный, флегмонозный, гангренозный и перфоративный аппендицит. Лечение больных оперативное, заключается в удалении отростка (аппендэктомии). Обычно делают косой разрез длиной в 5-7 см в правой подвздошной области.
Острый холецистит - острое воспаление желчного пузыря; чаще развивается на фоне желчнокаменной болезни. Операция заключается в удалении желчного пузыря - холецистэктомии. Разрез делается в правом подреберье с пересечением прямой и косой мышц живота.
Язвенная болезнь желудка и двенадцатиперстной кишки. Длительно неподдающаяся консервативному лечению болезнь, а также осложненная язва (кровотечение, рубцовые изменения, прободение стенки, перерождение в опухоль) подлежат оперативному лечению - ушиванию, удалению части или всего желудка. Операционный разрез обычно делают от мечевидного отростка до пупка.
Грыжа - выхождение внутренних органов или их частей под кожу через естественные или приобретенные отверстия брюшной стенки. Местом образования грыжи могут быть нормально существующие у человека отверстия или щели, расширившиеся в патологических условиях (поднятие тяжестей, похудание, ослабление связочного аппарата), а также послеоперационные рубцы. Нередко органы ущемляются в грыжевом отверстии - ущемленная грыжа, что может привести к их некрозу и перитониту (воспаление брюшины). В таких случаях оперативное вмешательство должно быть экстренным. Операция заключается во вправлении грыжи и ушивании грыжевых ворот.
Опухоли брюшной полости могут быть злокачественными и доброкачественными, операция заключается в ее удалении. Разрез зависит от места расположения опухоли.
Оперативные вмешательства на брюшной полости выполняются при открытых травмах живота: проникающих (с повреждением брюшины) и непроникающих (без повреждения брюшины), а также при закрытых травмах, когда имеются повреждения внутренних органов. На органах брюшной полости делают плановые операции, как правило, при хронических заболеваниях и экстренные, которые производятся при ранениях, травмах и острых заболеваниях. Операции проводят под общим наркозом (на желудке, желчных путях, при травмах) или под местным обезболиванием (аппендэктомия, грыжесечение).
Результат оперативного лечения при заболевании органов пищеварения зависит не только от техники выполнения самой операции, но и от предоперационной подготовки, а также течения послеоперационного периода. Кинезитерапия в восстановительном лечении является фактором профилактики целого ряда послеоперационных осложнений, как ранних, так и поздних.
Основные психолого-педагогические задачи, решаемые в процессе реабилитации: обучить больного физическим упражнениям; научить осознанному выполнению физических упражнений; привить навыки самостоятельной формы занятий физическими упражнениями; выработать умение осуществлять самоконтроль за физической нагрузкой (по частоте пульса и субъективным ощущениям); развить волевые качества и уверенность в благоприятном исходе заболевания. Задачи кинезитерапии тесно связаны с лечебными, они подкрепляют и дополняют друг друга, а их осуществление на практике приводит к стойким положительным результатам восстановительного лечения. Курс физической реабилитации во время пребывания больного в стационаре делится на два периода: подготовительный (предоперационный) и послеоперационный. После выписки пациента из стационара выделяют отдельно постгоспитальный период. Для каждого периода существуют свои конкретные задачи двигательной терапии. На основании поставленных задач разрабатывают схемы процедур лечебной гимнастики (ЛГ), а к ним подбирают комплексы физических упражнений.
На современном этапе лечения хирургических больных активно применяются различные средства и методы физической реабилитации в соответствии с двигательным режимом, тяжести и периодом заболевания.
Клинико-физиологическое обоснование применения методов физической реабилитации при оперативных вмешательствах на органах брюшной полости
После операции у хирургических больных возникают расстройства, обусловленные как самим заболеванием, так и нарушениями в организме, связанными с оперативным вмешательством, наркозом и гипокинезией. Операция оказывает серьезное воздействие на организм больного. Нарушение целостности тканей, неизбежное при хирургическом вмешательстве, всегда сопровождается болями. Самое совершенное комбинированное обезболивание полностью не снимает шокогенного влияния хирургического вмешательства. Развитие различной выраженности охранительного торможения является основным проявлением этого воздействия. При абдоминальных операциях перемещение внутренних органов и частичное выведение их из брюшной полости, сопровождающееся охлаждением, "обсыханием" и значительным натяжением брыжейки, вызывают перераздражение блуждающего нерва, вследствие чего могут развиться явления операционного шока: больной бледнеет, пульс замедляется, потом учащается, АД снижается.
В ЦНС наблюдается преобладание тормозных процессов и нарушение равновесия между процессами возбуждения и торможения. Изменяется деятельность органов кровообращения: снижается ударный и минутный объем сердца, замедляется скорость кровотока, несмотря на развивающуюся умеренную тахикардию, уменьшается масса циркулирующей крови, повышается ее вязкость, свертываемость.
После операции боли по ходу операционного разреза на брюшной стенке затрудняют дыхание. Основная дыхательная мышца - диафрагмальная - частично, а иногда и полностью выключается из акта дыхания, особенно на стороне операции. Резко снижается глубина дыхания, уменьшается жизненная емкость легких, нарушается легочная вентиляция, особенно в нижних долях легких. Боли и токсическое действие наркотических веществ могут вызвать спазм мелких и средних бронхов. Снижается перистальтика и функция реснитчатого эпителия мелких и средних бронхов, что может нарушить рефлекс их самоочищения, т.е. дренажную функцию, привести к скоплению мокроты, закупорке ею бронхов и развитию ателектазов и пневмонии. При этом значительно ухудшается газообмен между легкими и кровью.
После операции на органах брюшной полости нарушается деятельность желудочно-кишечного тракта, что связано как с оперативным вмешательством, так и с гипокинезией, так как больной длительное время находится в горизонтальном положении. Снижается секреторная и моторная функция желудочно-кишечного тракта. Эвакуация из желудка в первые сутки после операции резко заторможена. Может развиться атония, а иногда и парез кишечника. В связи с этим увеличивается метеоризм, задерживается стул, усиливая болезненность в операционной ране. Следует отметить, что эти нарушения наблюдаются и в тех случаях, когда в ходе операции желудочно-кишечный тракт не подвергался травматизации, например, после ушивания грыжевого отверстия. Боли, а также непривычное положение тела затрудняют мочеиспускание, что приводит к снижению диуреза и застою мочи в мочевом пузыре.
Характерна недостаточность снабжения тканей кислородом - гипоксия. Она сказывается на деятельности всех органов и тканей, но раньше всего на ЦНС, особенно чувствительной к кислородному голоданию. К наиболее ярким проявлениям относится одышка, небольшой цианоз кожных покровов, особенно заметный на губах, кончике носа и конечностях. Все эти нарушения могут иметь место при общем удовлетворительном состоянии больного.
В ряде случаев в послеоперационном периоде поступающий с пищей белок плохо усваивается организмом, что связывают с расстройством функции печени. Вследствие гипокинезии наблюдается пониженная усвояемость витаминов. Следствием этих нарушений является ухудшение процессов регенерации тканей, иммунобиологических свойств организма. Наблюдаемые изменения приводят к снижению сопротивляемости организма, делают больных более восприимчивыми к инфекции - гриппу, ОРЗ, ангине. Развитие общего заболевания может привести к нагноительным процессам в области послеоперационной раны как снаружи, так и внутри брюшной полости, вызвать расхождение швов, перитонит и другие осложнения.
Кроме того, характерным для больных, перенесшим операцию на органах брюшной полости, является нарушение осанки. Обычно эти больные имеют типичный вид: туловище слегка наклонено вперед, голова и плечи опущены, живот поддерживают руками, чтобы уменьшить болезненность в операционной области во время движений. Такая осанка затрудняет деятельность дыхательной и сердечно-сосудистой системы.
При хирургических вмешательствах ЛФК проводится как в предоперационном (при плановых операциях), так и послеоперационном периодах. В предоперационный период ожидание операции, мысли об ее исходе способствуют развитию у больного невротических состояний, которые проявляются в чувстве страха, расстройстве сна, небольших колебаниях температуры, тахикардии, повышении сахара в крови, увеличении АД, лабильности пульса. Резкое ограничение двигательной активности (гипокинезия) при многодневном обследовании помещенного в стационар больного в свою очередь приводит к снижению тонуса мышц, их силы, уменьшению жизненной емкости легких, нарушению гемодинамики.
Все это усугубляет состояние здоровья больного и так нарушенного болезнью, по поводу которой его должны оперировать.
Исходя из вышеизложенного, задачами ЛФК в предоперационный период являются: повышение психоэмоционального тонуса; улучшение функционального состояния сердечно-сосудистой и дыхательной системы; тренировка грудного типа дыхания; улучшение деятельности желудочно-кишечного тракта; обучение больных упражнениям раннего послеоперационного периода. Противопоказания к занятиям физическими упражнениями: тяжелое общее состояние; высокая температура (38 - 39 °С); сильные боли; опасность кровотечения.
С целью общетонизирующего влияния физических упражнений на организм больного применяются упражнения для мелких и средних мышечных групп конечностей статического и динамического характера. Для улучшения функционального состояния желудочно-кишечного тракта используются упражнения для мышц передней брюшной стенки и тазовой области. Большое внимание в предоперационном периоде уделяется обучению больных навыкам и упражнениям, необходимым после операции: активизации грудного типа дыхания: откашливанию с фиксацией области будущего послеоперационного шва и нижних отделов грудной клетки; приподниманию таза с опорой на локти и лопатки; переходу из положения лежа в положение сидя, стоя; ритмическим сокращениям мышц промежности и напряжению ягодичных мышц. Упражнения выполняются в исходном положении лежа, сидя, стоя, 1-2 раза в день, индивидуальным или малогрупповым методом.
Послеоперационный период делится на: ранний послеоперационный, который продолжается до снятия швов (7-10 дней после операции); поздний - до выписки больного из стационара (от 7-10-го дня до 15-20-го дня); отдаленный - до восстановления трудоспособности больного (от 15-20-го дня до 25-30-го дня после операции). Кроме того, в стационаре существуют двигательные режимы: строго постельный, постельный, палатный и свободный.
Ведущим фактором профилактики возможных осложнений и быстрейшей ликвидации последствий перенесенной операции является лечебная физическая культура (ЛФК).
Задачами ЛФК в раннем послеоперационном периоде являются: профилактика осложнений (застойная пневмония, ателектаз, атония кишечника, тромбозы, эмболии и т.д.); улучшение деятельности сердечно-сосудистой и дыхательной системы; улучшение психоэмоционального состояния больного; профилактика спаечного процесса; формирование эластичного, подвижного рубца. Противопоказания: тяжелое состояние больного; перитонит; острая сердечно-сосудистая недостаточность.
При отсутствии противопоказаний гимнастика назначается с первых часов после операции. В зависимости от вида оперативного вмешательства и состояния больного в 1-2-е сутки соблюдается строгий постельный режим. В занятие включаются дыхательные упражнения статического и динамического характера, с последующим безболезненным откашливанием, упражнения для дистальных отделов конечностей; массаж грудной клетки по 3-5 мин (приемы поглаживания, растирание, легкая вибрация). Проводится 3-4 раза в день по 5-7 минут индивидуально.
Постельный режим соблюдается в 1-6-е сутки в зависимости от возраста, вида оперативного вмешательства и состояния больного (1-3-й сутки после аппендэктомии, 1-4-е сутки после грыжесечения, 1-5-е сутки после операций на желудке, 1 - 6-е сутки после холецистэктомии и операций на кишечнике). ЛГ выполняется в исходных положениях лежа, полусидя и сидя. Применяются упражнения для всех суставов и мышечных групп, статические и динамические дыхательные упражнения; облегченные упражнения для мышц брюшного пресса; упражнения на диафрагмальное дыхание; повороты туловища в сторону; упражнения в ритмичном сокращении и расслаблении мышц промежности (профилактика застойных явлений в области малого таза) Наличие дренажной трубки после полостной операции не является противопоказанием для проведения занятий (надо только следить, чтобы она не выпала). После грыжесечения уменьшают нагрузку на брюшную стенку в течение 7-10 дней, а при ущемленных грыжах - в течение 2-3 недель. Для предупреждения рецидива грыжи рекомендуют также носить поддерживающую повязку, которую надевают и снимают лежа.
Задачами ЛФК в позднем послеоперационном периоде являются: улучшение жизненно важных функций организма (кровообращения, дыхания, пищеварения); стимуляция процессов регенерации в области вмешательства образование эластичного, подвижного рубца, профилактика спаечного процесса; укрепление мышц брюшного пресса (профилактика послеоперационных грыж); адаптация всех систем организма к возрастающей физической нагрузке; профилактика нарушений осанки.
Палатный режим соблюдается в разные сроки, в зависимости от вида операции: 2-5-е сутки после аппендэктомии, 5 - , 10-е сутки - после операции на желудке, 5-8-е сутки - после грыжесечения, 6-12-е сутки - после холецистэктомии и операций на кишечнике. В занятиях используются движения, адекватные для всех суставов и мышечных групп, дыхательные упражнения статического и динамического характера, упражнения для мышц туловища. Исходные положения лежа, сидя, стоя. Длительность занятий - 12-15 мин, 2-3 раза в день индивидуальным или малогрупповым методом.
Свободный режим назначается на 6-12-е сутки в зависимости от состояния: 6-8-е сутки – после аппендэктомии; 11 – 12-е сутки – после операций на желудке, грыжесечении; 12 - 14-е сутки - после операций на кишечнике и у ослабленных больных. Занятия проводятся в зале малогрупповым или групповым методом в течение 15-20 мин. Используются динамические и статические упражнения для всех групп мышц, суставов, конечностей, туловища, без и с гимнастическими снарядами, у гимнастической стенки; малоподвижные игры, дозированная ходьба. При атонии кишечника применяется массаж живота (не затрагивают область операционного рубца).
В отдаленном послеоперационном периоде (через 3-4 недели после операции) задачами ЛФК являются: тренировка сердечно-сосудистой и дыхательной систем к возрастающим нагрузкам и восстановление трудоспособности больного. После выписки из стационара больной должен продолжать занятия в поликлинике или санатории. В занятиях используются общетонизирующие упражнения, упражнения на укрепление мышц брюшного пресса (профилактика послеоперационных грыж), дозированная ходьба, терренкур, ближний туризм, элементы спортивных игр, ходьба на лыжах.
1.2. Показания и противопоказания к занятиям лечебной физкультурой в послеоперационном периоде после операций на органах брюшной полости
Показания к занятиям лечебной физкультурой определяются теми задачами, решению которых она может способствовать. Лечебная физкультура, массаж и физиотерапевтические методы лечения в послеоперационном периоде имеют ряд общих задач.
1. Повышение общего тонуса и сопротивляемости организма.
2. Улучшение настроения больного.
3. Содействие ликвидации нарушений кровообращения на месте оперативного вмешательства.
4. Предупреждение и борьба с различными послеоперационными осложнениями: застойные явления в легких, запоры, метеоризм, задержка газов, нарушения мочеиспускания, тромбоэмболии, флеботромбозы, отеки конечностей, артрогенные контрактуры, мышечные гипоатрофии и др.
5. Профилактика спаек в грудной и брюшной полостях.
6. Восстановление нормальной осанки.
Перечисленные задачи определяют показания, сроки и формы применения лечебной физкультуры и массажа в послеоперационном периоде. Очевидно, что чем раньше они применяются, тем лучшего эффекта можно ожидать.
Но возможность их применения определяется еще состоянием больного, степенью нарушения его физиологических функций, течением послеоперационного периода и установленным для больного двигательным режимом.
В соответствии с различием возможностей и задач в каждом из названных периодов послеоперационного периода (см. п.2.1) используют различные комплексы лечебной физкультуры. Некоторые состояния больных исключают целесообразность применения лечебной физкультуры и являются противопоказанием до тех пор, пока ситуация не станет благоприятной. Кроме общих противопоказаний (перечисленных выше) в предоперационном периоде не рекомендуют лечебную физкультуру назначать больным с резко выраженным стенозом (сужением) атриовентрикулярных (предсердно-желудочковых) отверстий и стенозом легочного ствола, при подозрении на наличие тромбов в сердце или сосудах, резко выраженных нарушениях ритма сокращений сердечной мышцы. Если противопоказаний нет, то лечебную физкультуру (с учетом общих принципов) можно применять уже в первые сутки после операции, сразу после прекращения действия наркоза. В раннем послеоперационном периоде (до снятия швов) следует исключать физические упражнения, вызывающие механическое растяжение ткани в области швов во избежание нарушения их сращения и осложнений, а позднее - щадить, пока не произойдет прочное сращение.
Многообразие заболеваний и повреждений внутренних органов, индивидуальных особенностей операций и особенностей послеоперационного течения заболевания требует индивидуализации методики лечебной физкультуры. Поэтому совершенно необходима тесная связь в решении вопросов о сроках, величине нагрузки, исходных положениях, выборе средств, формах применения лечебной физкультуры с хирургом. В процессе занятий лечебной физкультурой больной в раннем послеоперационном периоде не должен испытывать утомления и сильной боли. Лечебный массаж в этот период включает приемы поглаживания и осторожного растирания тканей обеими ладонями, легкую вибрацию с помощью кистей.
1.3. Лечебная физическая культура в послеоперационном периоде при хирургическом лечении органов брюшной полости
В зависимости от характера заболевания и тяжести операции, состояния больного и назначенного двигательного режима лечебную физкультуру и массаж применяют в сроки от первых часов до 1-2 дней после операции, когда еще отчетливо выражено воздействие операции. Следует учитывать, что при неполноценном протекании регенеративных процессов повышение внутрибрюшного давления во время кашля, при натуживании, неосторожных поворотах в кровати может вызвать расхождение краев раны. Большинство больных первые 2-4 дня после операции даже при гладком течении послеоперационного периода находятся на постельном режиме, лишь с 5-7-го дня их переводят на палатный, а затем на свободный режим. У многих больных формируется порочная осанка.
Задачами лечебной физкультуры и массажа в послеоперационном периоде (кроме указанных ранее общих задач) являются: максимально ранняя активизация дыхания для выведения наркотических веществ из дыхательных путей (предупреждение послеоперационной рвоты), предупреждение застойных явлений в сердечнососудистой системе, дыхательном и пищеварительном аппарате, восстановление брюшного дыхания предупреждение образования спаек в брюшной полости. С целью профилактики легочных и сердечных осложнений назначают дыхательные упражнения и упражнения для движений дистальных отделов конечностей (рис.1).
1.3.1. Комплекс упражнений лечебной гимнастики на 2-3-й день после операции на органах пищеварения
И. п. - лежа на спине, ноги выпрямлены, руки вдоль туловища.
Спокойное дыхание смешанного типа с несколько удлиненной фазой выдоха.5-7 раз.
Сжимание и разжимание пальцев рук в кулак.10 - 12 раз.
Сгибание и разгибание ног в голеностопных суставах.10 - 12 раз.
Согнуть ноги в тазобедренных и коленных суставах; поставить стопы на кровать. Дыхание диафрагмальное.5-7раз (рис.1).
Поочередное подтягивание ног по постели, сгибая их в коленном и тазобедренном суставах (стопы скользят по постели). По 4-5раз каждой ногой.
Сгибание и разгибание рук в локтевых суставах.6-8 раз.
Руки к плечам; разведение локтей - вдох; вернуться в и. п. - выдох.4-5раз.
С 1-го дня после операции больного обучают откашливанию сначала с прижиманием брюшной стенки на месте операции для уменьшения болезненности и растяжения краев операционной раны.

Рис.1. Упражнение на дыхание диафрагмального типа.
Массаж конечностей и спины в первые дни применяют в виде поглаживания и слабого придавливания (разминания). С 3-4-го дня включают массаж всей грудной клетки. С 1-го дня обучают поворачиванию с помощью на бок, с 3-4-го дня назначают активное поворачивание, сгибание конечностей в локтевых и коленных суставах, поднятие таза при упоре на ноги и локти. Последовательно используют исходное положение (ИП) лежа на боку, к 4-6-му дню - сидя, после 6-го дня - стоя. С 6 - 8-го дня назначают дозированную ходьбу в палате или коридоре. Вначале применяют индивидуальные кратковременные занятия (10-15 мин) с использованием небольших мышечных групп в медленном темпе, а затем средних мышечных групп и среднего темпа движений. Особое внимание уделяют упражнениям на расслабление и дыхательным упражнениям.
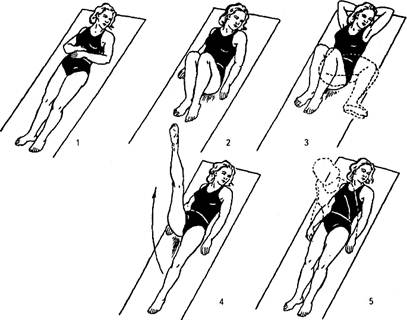
На протяжении раннего послеоперационного периода избегают назначения упражнений, сопровождающихся существенным повышением внутрибрюшного давления. Для активизации перистальтики кишечника и предупреждения спаек используют сгибание ног в коленных и тазобедренных суставах, покачивание ими в стороны, повороты на бок. Ниже приведен примерный комплекс упражнений лечебной гимнастики на 1-2 день после операции на органах брюшной полости (рис.2).
И. п. - лежа на спине (больной прикрыт легким одеялом или простыней, стопы обнажены, руки вдоль туловища поверх простыни)
Дыхание средней глубины - спокойный вдох, несколько удлиненный выдох, 4-6раз.
Сжимание и разжимание пальцев рук в медленном темпе, при разжимании расслабить мышцы рук, 8 - 10раз.
Сгибание и разгибание в голеностопных суставах одновременно правой и левой ноги. По 10 - 12 раз.
Больной придерживает руками область послеоперационного шва, методист охватывает нижние ребра больного с боков. Вдох средней глубины через нос, выдох легкими кашлевыми толчками (при наличии мокроты стремиться к ее откашливанию). Методист слегка сжимает ребра больного при каждом кашлевом толчке.
Поочередное сгибание и разгибание рук в локтевых суставах правой и левой руки, 6-8 раз каждой.
Кисть левой руки на животе, правой на груди - углубленное дыхание грудного типа, 6-7 раз.
Поочередное сгибание правой и левой ноги в коленном и тазобедренном суставах, скользя стопой по постели. По 4-5раз. Ослабленные больные упражнения выполняют с помощью методиста, который помогает сгибать и разгибать ногу.
Круговые движения в голеностопных суставах поочередно правой и левой ногой. По 8-9 раз.
Разведение плеч, стремясь соединить лопатки, - вдох, расслабить мышцы - выдох, 5-6 раз.
Ноги согнуты, стопы стоят на постели. Небольшое покачивание соединенными ногами вправо и влево.5-6 раз в каждую сторону.
Поворот рук ладонями вверх, слегка при этом, разводя плечи, - вдох; вернуться в и. п., расслабив мышцы рук, - выдох.6-7раз.
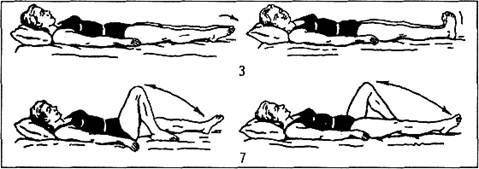
Рис.2. Упражнения из примерного занятия лечебной гимнастикой в ранний послеоперационный период
В течение позднего послеоперационного периода принимают меры для стимуляции регенерации в зоне операции, нормализации деятельности сердечнососудистой системы и дыхательного, пищеварительного аппарата, укрепления мышц брюшного пресса. С этой целью используют общеукрепляющие упражнения с умеренной нагрузкой на все основные мышечные группы в ИП лежа, сидя и стоя. Нагрузку на мышцы брюшной стенки увеличивают постепенно, не причиняя боли (рис.3). Далее назначают лечебную ходьбу. Занятия проводят групповым методом, длительность каждого занятия доводят до 20 мин. В конце этапа включают упражнения на координацию, корригирующие упражнения, упражнения на растягивание послеоперационного рубца. Продолжают массаж.
1.3.2. Комплекс упражнений в диафрагмальном дыхании для мышц брюшного пресса на 4-5-й день после операции на органах пищеварения (рис.3)
И. п. - лежа на спине, кисти рук на животе, локти разведены. Надавливание руками на живот во время выполнения глубокого выдоха, вернуться в и. п. - вдох.4 - 6 раз. Темп медленный.
И. п. - лежа на спине, руки вдоль туловища, ноги вместе; одновременное сгибание ног с подтягиванием их к животу. При подтягивании ног - выдох, при выпрямлении - вдох.4-6 раз. Темп медленный.
И. п. - лежа на спине, кисти рук над головой, ноги согнуты, стопы на постели. Наклоны согнутых ног в стороны. Дыхание произвольное.5 - 7раз. Темп средний.
И. п. - лежа на спине, руки вдоль туловища, ноги вместе. Подъем вверх (до 90°) выпрямленных ног поочередно, затем вместе. При поднятии ног - выдох, при опускании - вдох.4-6раз. Темп медленный.
 И. п. - лежа на спине, руки на поясе, ноги вместе. Переход из положения лежа в положение сидя. При переходе в положение сидя - выдох, при опускании в положение лежа - вдох.4-6 раз. Темп медленный.
И. п. - лежа на спине, руки на поясе, ноги вместе. Переход из положения лежа в положение сидя. При переходе в положение сидя - выдох, при опускании в положение лежа - вдох.4-6 раз. Темп медленный.
Рис.3. Примерные упражнения для мышц брюшного пресса
Примеры дыхательных упражнений
И. п. - лежа на спине с согнутыми ногами
Максимальный вдох через нос, выдох - через нос.
Вдох - через нос, выдох через нос с легким пальцевым прижатием его крыльев, методист прикладывает ладони к реберным дугам больного с целью контроля правильного дыхания.
Вдох через нос - усиленный выдох через рот, контролируемый с помощью подвешенного листа бумаги.
Вдох - выдох - пауза, выдох - пауза - выдох вплоть до глубокого выдоха, завершающегося кашлем; ладони больного расположены на области операционной травмы.
После хирургических вмешательств на органах брюшной полости возникает опасность появления такого серьезного осложнения как тромбоз глубоких вен нижних конечностей - чаще у мужчин, или вен таза - преимущественно у женщин, и эмболии ветвей легочной артерии. Этому осложнению также способствует операционная травма, вынужденное положение больного, его обездвиживание и замедление кровотока. Введение уже в первые сутки после операции упражнений для мышц ног и таза противодействует возникновению тромбоза.
В этих целях используются упражнения для отводящих, приводящих мышц, ротаторов бедра и внутритазовой мускулатуры. Существенное значение имеет укрепление мышцы, поднимающей задний проход. Для этого большинство специальных упражнений должно сочетаться с одновременным втягиванием заднего прохода (например, при поднимании таза, напряжении ягодичных мышц, прогибании в поясничном отделе позвоночника и др.).
Движения при выполнении упражнений проводят с достаточно большой амплитудой. Исключают упражнения, сочетающиеся с натуживанием. Упражнения, связанные с напряжением мышц брюшного пресса и, следовательно, повышением внутрибрюшного давления, выполняют только из исходного положения лежа. При выполнении упражнений из положения лежа на спине целесообразно подкладывать под таз подушку или ножной конец кушетки приподнимать на 10-15 см для "разгрузки" тазового дна.
1.3.3. Комплекс физических упражнений для профилактики послеоперационных тромбоэмболий вен таза и укрепление мышц тазового дна (рис.4, 5).
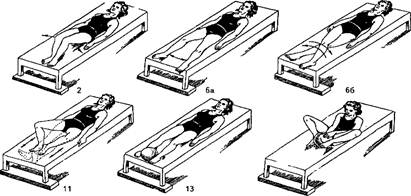
Рис.4. Упражнения, применяемые для профилактики тромбоэмболии вен таза
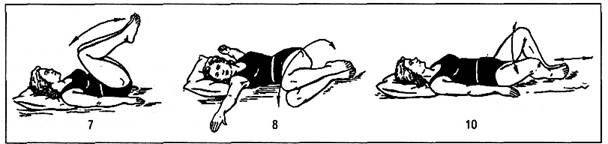
Рис.5. Упражнения, применяемые для профилактики тромбоэмболии и укрепления мышц тазового дна
И. п. - лежа на спине
Ноги скрещены, руки вдоль туловища; приподнимание таза с одновременным втягиванием заднего прохода.
Ноги согнуты, стопы стоят на кушетке; разведение колен с одновременным подниманием таза.
Ноги согнуты, стопы стоят на кушетке, руки за головой; поднимание таза с одновременным втягиванием заднего прохода.
Ноги согнуты, стопы стоят на кушетке; разведение и сведение колен с сопротивлением (больная сама оказывает себе сопротивление руками).
Кругообразные движения прямой ногой (поочередно правой и левой), меняя направление движения.
Разведение ног, слегка приподнимая их, с последующим скрещиванием ног (при скрещивании ног - втягивать задний проход, напрягать ягодичные мышцы и мышцы промежности).
Ноги согнуты, стопы стоят на кушетке; приподнимание согнутых ног (бедра к животу), разведение колен, возвращение в исходное положение (и. п).
Приподнимание согнутых ног с последующим опусканием колен на кушетку справа и слева от туловища, возвращение в и. п.
Поднимание правой (левой) прямой ноги (до угла 45°) с одновременным отведением ее вправо, сочетаемым с ротацией в тазобедренном суставе внутрь и наружу; возвращение в и. п.
Подтягивание пяток к тазу, скользя по кушетке, с одновременным разведением колен; возвращение в и. п.
Имитация ногами плавания стилем брасс.
Ноги выпрямлены и широко разведены; повороты ног пяткой внутрь и наружу.
И. п. - ноги выпрямлены, между стопами лежит легкий мяч; приподнимание прямых ног на 10-20 см от кушетки, удерживая стопами мяч; возвращение в и. п.
И. п. - то же; приподнимание прямых ног, удерживая стопами мяч, отведение их влево и опускание на кушетку; возвращение в и. п.; то же - вправо.
И. п. - то же, слегка приподняв голову и плечи (полусидя); согнуть ноги, отрывая стопы от кушетки, удерживать стопами мяч; развести колени и взять мяч в руки; ноги выпрямить и опустить на кушетку. Повторить то же в обратной последовательности.
Все упражнения выполняют медленно, не задерживая дыхания. Каждое упражнение повторяют 4-8 раз. На протяжении одного занятия используют от 4 до 8 специальных упражнений. Занятие начинается с 2-3 общеразвивающих упражнений, затем выполняют специальные упражнения с включением между ними дыхательных упражнений, упражнений на расслабление и отдых в положении лежа.
Лечебная физкультура на отдаленном этапе должна способствовать нормализации анатомических взаимоотношений органов брюшной полости и всех органов и систем организма, восстановлению двигательных навыков, повышению неспецифической сопротивляемости. Продолжительность занятий 25-30 мин. Используют все виды активных упражнений, ходьбу, легкий бег, элементы и
Категории:
- Астрономии
- Банковскому делу
- ОБЖ
- Биологии
- Бухучету и аудиту
- Военному делу
- Географии
- Праву
- Гражданскому праву
- Иностранным языкам
- Истории
- Коммуникации и связи
- Информатике
- Культурологии
- Литературе
- Маркетингу
- Математике
- Медицине
- Международным отношениям
- Менеджменту
- Педагогике
- Политологии
- Психологии
- Радиоэлектронике
- Религии и мифологии
- Сельскому хозяйству
- Социологии
- Строительству
- Технике
- Транспорту
- Туризму
- Физике
- Физкультуре
- Философии
- Химии
- Экологии
- Экономике
- Кулинарии
Подобное:
- Механизм получения стволовых клеток, проблемы и перспективы использования их в медицине
- Микрозы стоп. Кандидоз. Аллергические заболевания кожи
Реферат:МИКОЗЫ СТОП. КАНДИДОЗАЛЛЕРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ КОЖИМИКОЗЫ СТОП. КАНДИДОЗМикозы стоп – это хронически протекающие заболевания
- Минимальная мозговая дисфункция
МИНИСТЕРСТВО ОБРАЗОВАНИЯ РФНОВОСИБИРСКИЙ ГОСУДАРСТВЕННЫЙ ПЕДАГОГИЧЕСКИЙ УНИВЕРСИТЕТФАКУЛЬТЕТ ПСИХОЛОГИИРефератНа тему“Минимальна
- Минимальная мозговая дисфункция
Ленинградский государственный университет имени А. С. ПушкинаФакультет коррекционной педагогики и специальной психологииКонтрольная
- Миопия, характеристика заболевания
- Многоликий эглонил
Многоликий эглонилВельтищев Д.Ю.НИИ психиатрии, МоскваБолее 20 лет эглонил (генерическое наименование – сульпирид) находит широкое прим
- Молекулярные механизмы передачи импульса в мембранах нейронов. Ионные каналы, рецепторы
Молекулярные механизмы передачи импульса в мембранах нейронов. Ионные каналы, рецепторы1. БИОЭЛЕКТРИЧЕСКИЕ ЯВЛЕНИЯ В НЕРВНЫХ КЛЕТКАХНа
 referat-web.com Бесплатно скачать - рефераты, курсовые, контрольные. Большая база работ.
referat-web.com Бесплатно скачать - рефераты, курсовые, контрольные. Большая база работ.

